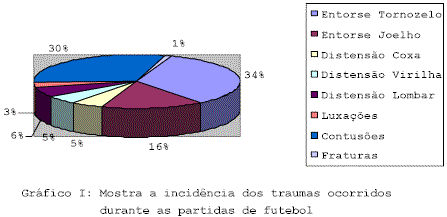
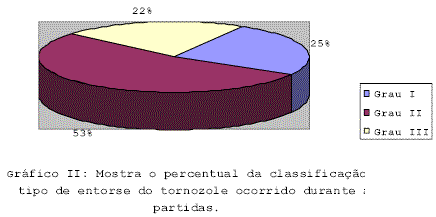
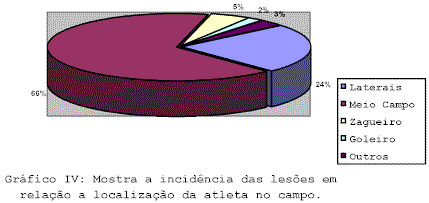
A morte súbita e inesperada de uma atleta e um evento trágico, em especial durante uma competição, apresenta-se com uma violação inexplicável da ordem natural da vida, provoca medos e consternação. (Katcher MS; Ghorayeb N.; Maron BJ, et al)
A pratica desportiva proclama-se, no meio médico, como fórmula inegável de juventude, longevidade, qualidade de vida, capacita o individuo a lidar com suas necessidades, anseios e expectativas e oferecer condições ideais ao desenvolvimento de relações interpessoais . No entanto esta mesma pratica associa-se à imagem do atleta como símbolo de vitalidade e força fazendo com que se tornem motivos de apreensão no meio esportivo e sociedade em geral (Katcher MS;)
Neste contexto torna-se relevante à tentativa de compreensão melhorada sobre os fatores que provocam "A morte Súbita no Atleta", com forma profilática de eventos como este, que assolam a sociedade desportiva.
O colapso repentino de um atleta durante a participação em uma atividade vigorosa tem levantado duvidas a cerca dos benefícios adquiridos com a prática regular da atividade física. A freqüência de imagem divulgada pela mídia de mortes súbitas em atletas que ocorrem frente às câmeras de televisão,aventa-nos quanto à saúde dos atletas e as responsabilidades destes fatos.
Em geral, as mortes súbitas são decorrentes de duas patologias principais: a primeira seria a doença isquêmica do miocárdio, mais freqüente em pessoas acima dos 35 anos, decorrente de doenças aterosclerótica; a segunda seria a presença de anormalidades congênitas (Katcher MS;). Desta forma como explicar estas mortes súbitas se é dever de toda uma equipe de saúde verificar as condições fisiopatológicas do individuo antes de liberá-lo para uma freqüente atividade competitiva?
Traçar um panorama que percorre desde as bases fisiopatológicas da morte súbita cardíaca em atletas até a sua prevenção suscitando discurssão sobre o tema e despertar o interesse para um tema verdadeiramente vital principalmente para a sociedade atlética e os profissionais de saúde é de suma importância visto que a freqüência da morte súbita cardíaca em atletas vem tornando-se ponto importante e passivo de indagações.
O conhecimento sobre um problema tão complexo que é o risco da morte súbita em atletas competitivos impõe-se neste momento como prioridade a aqueles que se propõem ao árduo trabalho nesta área, e uma avaliação criteriosa de especialistas com o intuito de reduzir os riscos significativamente .
Definição geral de morte súbita
A morte súbita cardíaca recebeu sua primeira definição científica em 1707 por Giovani Maria Lancini, em seu trabalho "De Subitaneis mortibus", que definia:
"Eu não tenho conhecimento de morte exceto como súbita ou ocorrendo em um momento do tempo... quando algo necessário na vida é mais consistentemente ausente, aí o final da vida vem sempre subitamente... Algumas delas não obstante, são impostas a nós previstas em medo e tristeza. Outras, entretanto, vêm quietas, como furtivamente súbita, inesperada como fora."
A Morte súbita no passado já foi atribuída de causas inexplicáveis a deuses ou maldições. Mortes repentinas que ocorriam com pessoas normais.Com a evolução da ciência e da medicina, as explicações e fatores foram aos poucos sendo esclarecidos e ampliados. Apesar de rara, a morte súbita é ainda inaceitável pelas pessoas e vista pelas mesmas como uma quebra injusta do ciclo natural da vida, principalmente quando envolve atletas e jovens. Raramente a Morte súbita é atribuída a um coração estruturalmente normal.
A noção da morte inesperada, portanto é bastante antiga. Uma característica fundamental para o conceito da morte súbita é que ela ocorre de modo inesperado em relação ao momento e ao modo de sua ocorrência (Maron BJ, et al.)
A morte súbita é a morte que ocorre repentinamente, sem previsão, sem sinais de trauma ou violência, em adultos à crianças. Geralmente ocorre nas primeiras horas do dia (não se sabe por que). A morte súbita se dá ainda na primeira hora quando se percebe alguns sintomas até o momento em que leva ao óbito, ou nas primeiras 24 horas depois da última vez em que a pessoa é vista com vida.( Myerburg RJ, (CastellanosA)
A OMS (Organização Mundial de Saúde) define como morte súbita àquela que ocorre dentro das primeiras 24 horas do início dos sintomas.
Vários especialistas, no entanto reduzem este tempo na definição, descrevendo-a como uma morte inesperada, marcada pela perda abrupta da consciência em um individuo dentro da 1º hora do início dos sintomas, sendo ou não portador de doença cardíaca conhecida. (Ghorayeb N; Maron BJ, et al)
Essas definições apresentam sérias limitações em relação a grande parte das mortes súbitas, pois essas em geral não apresentam testemunhas, sendo as vítimas encontradas já falecidas em suas casas a um tempo indeterminado. Também por essa definição são excluídos os eventos traumáticos.
Com fim de criar uma limitação do conceito, usa-se o termo Morte Súbita Cardíaca a que exclui outras causas de morte súbita como acidentes cérebro vasculares hemorrágicos, embolia pulmonar e dissecção a órtica.
Outra consideração que se deve fazer é a respeito da definição de morte, que tanto cientificamente como no senso comum e legalmente consiste num evento biológico e irreversível, mais que encontra paradoxo quando a morte súbita e revertida por intervenções de reanimação cardíaca. Nestes casos, alguns autores propõem que o termo "morte súbita cardíaca", não seje utilizado, sendo substituído simplesmente por parada cardíaca. (. Myerburg RJ, CastellanosA)
Definição geral de morte súbita cardíaca em atletas
Segundo a mitologia grega, Pheidippides correu de Maratona até Atenas com a tarefa de anunciar a vitória dos gregos sobre os persas e morreu ao dar a feliz notícia ao povo ateniense. Provavelmente este foi o primeiro relato de morte súbita relacionada ao exercício físico que se tem notícia (Aubrey de Sélincourt & A.R.Burn ). A pratica esportiva durante a antiguidade , em especial na Grécia antiga, revestiu-se de sentido de provação e sacrifício, que elevava o atleta à condição de semideus, transformando as competições em espetáculos que muitas vezes custavam à vida de seus participantes.(Ghorayeb N).
Em 1896 ressurge as competições esportivas que tem como marco os primeiros Jogos Olímpicos da Era Moderna ; entretanto os relatos de morte em atletas ficaram restritos a casos isolados ate meados da década de 1960, quando a disseminação da pratica esportiva e a busca por recordes tornou tal evento comum.(Ghorayeb N , Myerburg RJ, CastellanosA).
A palavra "Atleta", muitas vezes é pouco especifica, podendo incluir indivíduos com características diversas e níveis diferentes de treinamento (Katcher MS; Salem DN;WangPJ,Estes NAM). A definição de atleta competitivo , que consiste no individuo que participa de equipe esportiva ou pratica modalidade esportiva individual que requer treinamento sistemático e compete regularmente contra outros atletas com o objetivo de conquistar algum premio ou atingir a excelência atlética (Maron BJ,)
É relevante distingui os atletas de acordo com a idade, visto que atletas jovens com idade menor de 35 anos aparentemente são menos susceptível a eventos como a morte súbita em atletas do que os atletas com mais de 35 anos (Katcher MS; Salem DN;WangPJ,Estes NAM , Maron BJ, et al.).
Apesar das mortes súbitas em atletas ocorrerem, na maioria das vezes, durante ou logo apos ao exercício físico, estas podem acontecer em repouso ou mesmo no sono, sendo necessária à distinção entre morte súbita relacionada ao exercício e morte súbita não relacionada ao exercício, que podem ocorrer em atletas (. Katcher MS; Salem DN;WangPJ,Estes NAM).
Taylor define como morte súbita relacionada com a atividade física aquela que ocorre uma hora após o término desta (Taylor AJ, Roban KM, Virmani R). Outra definição proposta seria aquela que considera a morte súbita relacionada com a atividade física como uma condição dramática, atraumática e inesperada em indivíduos aparentemente saudáveis, ocorrida 6 a 24 horas após o início dos sintomas ou até duas horas após a prática da atividade esportiva (Maron BJ, et al , Maron BJ, et al).
A crítica cabível em relação a essa definição é a utilização do termo "atraumática", visto que existe uma condição denominada concussão cardíaca (commotio cordis), em que um trauma fechado sobre o tórax poderia provocar parada cardio-respiratoria.
Deve-se acrescentar a esta definição mais um elemento: a morte deve ser provocada por algum transtorno no funcionamento normal do sistema cardiovascular, a fim de que sejam excluídos atletas que venham a falecer quando da prática de esportes com risco de vida, intrínseco, como pára-quedismo, alpinismo, automobilismo, entre outros.
Epidemiologia da morte súbita cardíaca em atletas
A morte súbita cardíaca em atletas, hoje, e vista como um evento raro, no entanto apresentam este evento como parte do "problema da saúde publica global".
Deve-se ressaltar que no texto de Leavell e Clark a definição de problema de saúde é expressa a partir de sua natureza, extensão, severidade e significância. No livro de Morley verificou-se que os critérios que definiriam problemas prioritários seriam: o interesse da comunidade, a prevalência, a gravidade e a possibilidade de controle. Neste sentido a afirmação de que a morte súbita cardíaca em atletas ser um evento raro é discutível.
A prevalência exata da morte súbita cardíaca em atletas ainda é desconhecida, pois apesar de estudos já estarem sendo realizado a respeito deste tema por diversos atores, ainda não há nenhum banco de dados para registrar a mortes destes atletas em todos os países.
Os maiores estudos disponíveis calculam que os risco entre atletas nos Estados Unidos seja de uma morte para cada 100 mil a 300 mil indivíduos por ano (AlberthCM,Mittelman MA, Chae CU, Lee Im, Hennekens CH, MansonJE), o que corresponde a 50 a 100 casos de morte súbita cardíaca nesta população, a cada ano, nos Estados Unidos.
Sadaniantz e Thompson calculam que ocorra uma morte súbita para cada 165.000 pessoas que fazem atividade física regular por ano, de forma que o risco relativo para morte súbita aumenta de fato durante o exercício, embora o risco absoluto permaneça baixo.
Pesquisadores verificaram, também, que a morte súbita cardíaca é aproximadamente cinco vezes mais comum em atletas do sexo masculino comparativamente a atletas do sexo feminino (Van Camp SP, Bloor CM, Mueller FO, et al). A incidência absoluta de morte súbita cardíaca relacionada ao exercício é de 0,75 e 0,13 para cada 100 mil atletas dos sexos masculinos e femininos respectivamente .
A incidência aumenta em pessoas com mais de trinta e cinco anos de idade, em grande parte pela prevalência crescente da doença aterosclerótica do coração. As estimativas da incidência na população com mais de 35 anos de idade ou naqueles que realizam atividades físicas vigorosas são de uma morte para cada 15 mil a 18 mil indivíduos (Thompson PD, et al).
Na década de 1990 estudos realizados concluíram que o risco relativo de sofrer infarto agudo do miocárdio é de 5.9 no período de uma hora após exercício físico vigoroso (classificado como igual ou superior a 6 METS).. No entanto este mesmo risco relativo apresenta significativamente uma queda quando a pratica do exercício é regular e quando a freqüência semanal aumenta. Estima-se este risco em 19%,8% e 2% respectivamente para os indivíduos que realizam sessões de atividade física 01 ou 02 , 03 ou 04, e 05 ou mais vezes por semana (Thompson PD, et al.).
Pesquisas divulgam freqüentemente que o exercício moderado não aumenta o risco de morte súbita cardíaca em atletas, considerando que outras formas de exercícios mais vigorosos , como esquiar ou correr, são associados a riscos cinco ou sete vezes maior (Thompson PD, et al.).
Cabe ressaltar que aqueles indivíduos com menor exposição à atividade física têm maior risco para morte súbita que os que se exercitam regularmente (Williams RA.).
A morte súbita cardíaca tem da mesma forma que os outros eventos cardiovasculares agudos, variação circadiana. Há um pico na incidência durante as primeiras horas da manhã ( AlberthCM,Mittelman MA, Chae CU, Lee Im, Hennekens CH, MansonJE), embora não exista qualquer evidência de que exercitar-se durante este período produza riscos maiores que exercitar-se em qualquer outro momento do dia ( AlberthCM,Mittelman MA, Chae CU, Lee Im, Hennekens CH, MansonJE) .
O exercício físico não deve ser encarado como único responsável pelo evento da morte súbita cardíaca em atletas, mas sim como coadjuvante em um sistema complexo que envolve uma patologia preexistente, por vezes silenciosa, e um momento crítico, o qual altera o equilíbrio de forma a iniciar a cadeia de eventos que culmina com a morte súbita. O exercício físico pode, então, ser encarado como este "momento crítico", ou, ainda, como um gatilho (Maron BJ, et al.) .
Outros eventos podem desempenhar este papel de gatilho, todas elas alterando de forma catastrófica a função miocárdica, quer por aumento excessivo do consumo de oxigênio sem aumento da oferta, quer por desordem aguda no sistema excito-condutor cardíaco (Myerburg RJ, Castellanos A.).
Dessa forma, o exercício pode apresentar um papel paradoxal: é capaz de produzir alterações cardiovasculares que diminuem o risco de morte súbita em indivíduos que são praticantes regulares de atividades físicas, possivelmente por aumentarem a atividade autonômica parassimpática melhorando a estabilidade elétrica do coração (Maron BJ, et al.); porém, é também capaz de aumentar transitoriamente o risco de eventos cardiovasculares agudos, especialmente naqueles indivíduos não praticantes de atividade física regular, provavelmente por ativar o sistema autonômico simpático e promover a ruptura de placas ateroscleróticas vulneráveis ( Maron BJ, et al.)
A Morte Cardíaca Súbita e seus mecanismos
O mecanismo que precede a morte súbita cardíaca durante o exercício é a redução imediata e importante do débito cardíaco, secundário à isquemia miocárdica ou arritmia, a diminuição do fluxo sanguíneo central e a perda de consciência.
O mecanismo de parada cardíaca mais comum é a fibrilação ventricular (FV), que responde por até 80% dos casos e em muitos casos a FV é resultado da degeneração de taquicardias ventriculares. O restante dos casos se agrupam nas bradiarritmias, assistolias e atividade elétrica sem pulso (Sérgio Timerman e col). A maior parte das vítimas de morte súbita (80%) são os coronariopatas. Seguem-se os portadores de miocardiopatias. As causas primariamente elétricas (ex: WPW -Wolff-Parkinson-White, Sindrome QT longo, Síndrome Brugada) são a minoria dos casos , respondendo por cerca de 5% do total (PIMENTA, João; Valente, Ney).
A interação de mecanismos fisiopatológicos com elevada demanda miocárdica de oxigênio, alterações do tônus simpático ou parassimpático, distúrbios eletrolíticos e trombogênicos, no miocárdio eletricamente instável, por anomalias estruturais ou funcionais, constituem-se na mais provável explicação para a morte súbita cardíaca em atletas (Ghorayeb N.).
A assistolia e a atividade elétrica sem pulso possuem um prognóstico muito pior que a fibrilação ventricular. A FV que evolui sem respostas ao choque e passa a assistolia tem prognóstico sombrio se não for detectada uma causa reversível tratável (PIMENTA, João; Valente, Ney).
A ocorrência de casos de manutenção prolongada de situações clínicas absolutamente irreversíveis, incluindo casos de morte cerebral, câncer terminal e Insuficiência orgânica múltipla a pontos além do considerado razoável, tendo em vista a total impossibilidade de recuperação daquele determinado paciente. Dentro desse contexto a parada da função cardíaca representa o estágio final de um processo irreversível, que deve ser tratado de maneira correta e digna mais não pode ser classificada como morte súbita cardíaca. (Sérgio Timerman e col).
Fica claro aqui que a parada cardíaca súbita é um evento com três características:
1) É absolutamente inesperada;
2) É potencialmente reversível;
3) Uma vez revertida trará real possibilidade de aumento de sobrevivência do paciente.
Os estudos realizados a cerca da morte súbita cardíaca em atletas mostra que todas as mortes relatadas de pessoas que morreram subitamente durante o exercício possuíam uma doença cardíaca que explicava a causa da morte."Quando se apresenta uma morte súbita, tem-se que supor que existia algum problema, pois é muito difícil o desencadeamento de fibrilação ventricular em coração sadio" (Luna AB.).
Independente dos mecanismos responsáveis pela morte súbita em atletas, o evento que precede todos os casos imediatamente o exercício consiste em redução importante do debito cardíaco (secundário a isquemia do miocárdio ou arritmia) , diminuição do fluxo sangüíneo cerebral e perda de consciência.
Há uma combinação entre eventos ativados e miocárdio estruturalmente suscetível (vulnerável) e fatores que se combinam potencialmente pra iniciar arritmias fatais, em especial fibrilação ventricular. A cessação súbita do exercício e a presença de vasodilatação arterial são fatores adicionais que poderiam explicar a ocorrência relativamente freqüente de morte súbita cardíaca no período pós-exercicio imediato.
A morte súbita cardíaca em atletas é a principal ocorrência de vários fatores que interagem e influenciam nos mecanismos que levam às arritmias e conseqüentemente a morte.
Os marcados orgânicos funcionais do substrato miocardico podem estar presentes durante meses ou ate anos, sem que ocorra morte súbita, sendo necessário que, sobre esse miocárdio vulnerável ,atuem um ou mais fatores desencadeantes, entre os quais tem-se destaque o estresse físico.
Fatores Fisiopatológicos
Destacam-se como fatores fisiopatológicos que se pode conduzir à ativação de eventos ou miocárdio suscetível, durante o exercício físico, são:
1. Demanda miocárdica de oxigênio elevada e redução simultânea da diástole e do tempo de perfusão coronária.
2. Alteração do tônus simpática ou parassimpático
3. Liberação de tromboxano A2 e outros vasoconstritores coronários
4. Hipercoagulabilidade sangüínea.
5. Acidose láctica e alterações eletrolíticas intra e extracelular.
6. Concentrações elevadas de ácidos graxos livres.
7. Elevação excessiva da temperatura corporal. ( Myerburg RJ, Castellanos A)
Fatores de Risco
Os fatores de risco na morte súbita cardíaca podem ser definidos como os fatores que interagem com o coração e que podem desencadear miocárdio eletricamente instável, levando a taquiarritimia maligna quase sempre fatal .Sendo eles:
1. Substrato do miocárdio (anatômico)::miocardiopatias dilatada; doença arterial coronária; cardiomiopatia hipertrófica ; displasia arritmogenica de ventrículo direito;cardiopatia chagásica; cardiopatia valvar; doença de caráter genético ; fatores neuro-humorais ;doenças inflamatórias; substancias tóxicas.
2. Fatores agudos ou transitórios (gatilhos):drogas; distúrbios eletrolíticos; neuroendócrinos; drogas; disturbioseletroliticos; isquemia/reperfusão; alterações hemodinâmicas.
3. Mecanismos das arritmias: reentrada automatismo; atividade deflagrada; bloqueio /desacoplamento celular.
4. Arritmias finais: taquicardia ventricular; Fibrilação ventricular; dissociação eletromecânica e assistolia.
Sabe-se que a compreensão dos mecanismos fisiológicos que envolvem os exercícios físicos torna-se de fundamental importância para o entendimento a cerca das modificações cardiovasculares em atletas e da fisiopatologia das diversas causas de morte súbita cardíaca ocorrida nesta classe social.
O metabolismo basal (em repouso), a demanda metabólica de oxigênio (VO2) é dependente basicamente das necessidades de órgãos como cérebro, coração e rins, e equivalem aproximadamente 3,5 ml de oxigênio por quilo a cada minuto. (Levine BD.)
Durante uma atividade física ocorre um aumento substancial deste volume de oxigênio, pois a demanda de O2 da musculatura esquelética é aumentada em mais de 10 vezes podendo chegar a 20 vezes em atletas de alto nível. Este aumento do volume de oxigênio, esta correlacionado ao volume linear do debito cardíaco de 6 litros por minuto para cada litro de oxigênio consumido, podendo chegar a volumes máximos que podem variar de 28 em um individuo totalmente sedentário a 86 em atletas de elite. (Levine BD.).
A análise dos sinais vitais durante a atividade física usa normalmente como parâmetro qualitativo e de segurança cardiovascular, a freqüência cardíaca e a pressão arterial, de forma isolada ou conjunta, dos indivíduos submetidos ao procedimento. Entretanto para indivíduos hipertensos (assim como para outras faixas populacionais como idosos, diabéticos, obesos, ou mesmo indivíduos normotensos), se faz necessário à análise de um terceiro fator: o duplo-produto (DP).
O DP é definido como produto entre freqüência cardíaca e pressão arterial sistólica (FC X PAS) (Farinatti e Leite, 2003)
O DP tem forte correlação com o consumo de oxigênio do miocárdio apresentando-se como o melhor preditor indireto do esforço cardiovascular devendo ser usado como parâmetro de segurança do sistema cardiovascular (Farinatti e Assis; 2000).
Aparentemente a sobrecarga imposta ao miocárdio tende a depender mais do tempo do exercício do que da carga em si. Assim sendo, exercícios contra resistência envolvendo cargas altas e poucas repetições, implicaria em menor trabalho cardíaco do que exercícios envolvendo cargas menores com maior número de repetições, como exercícios aeróbios. Estudo conduzido por Farinatti e Assis em 2000 comparou o encontrado frente a diferentes solicitações (1 RM; 6RM; 20RM; exercício aeróbio de 5 min; 10min; 15min; e 20 min), e concluiu que, segundo a análise do DP, exercícios dinâmicos contra resistência parecem acarretar menores solicitações cardíacas que exercícios aeróbios, e que o número de repetições parece ter influência maior do que a carga absoluta mobilizada.
Já para o exercício aeróbio a intensidade parece ser o fator mais influente.
Os mesmos autores chegam a notar que exercícios aeróbios obtiveram a partir do décimo minuto, valores de DP que poderiam ter desencadeado em pacientes com angina pectoris, sensação de desconforto por dores no peito, com risco de intercorrências cardíaca, e tal fato não ocorreu nos exercícios contra resistência.
Exercícios resistidos diversos também acarretam diferentes respostas cardiovasculares. Estudo conduzido por Farinatti e Leite (2003) comparando a FC, PAS e DP frente a diferentes exercícios de força, obteve uma elevação significantemente maior para a extensão de pernas (realizada em cadeira extensora), que para exercícios envolvendo a musculatura posterior da coxa e exercícios de membros superiores.
De forma aguda, ocorre um efeito hipotensivo pós-exercício que pode perdurar de alguns minutos até algumas horas subseqüentemente ao término do exercício. Dados indicam que um menor número de repetições, mesmo com cargas relativamente altas, (6 RM), acarreta diminuição na PAS pós-exercício, mantendo este efeito por um tempo prolongado. Já para a pressão arterial diastólica (PAD), um número maior de repetições, com cargas menos intensas (12 repetições com 50% de 6RM), gera maior diminuição pós-esforço. Estes dados, entretanto, não são consenso dentro da literatura (Polito: Simão: Senna e Farinatti: 2003)
Prevenção da Morte súbita Cardíaca em atletas
A melhor forma de diminuir a incidência de morte súbita é a prevenção, com a utilização periódica, mais completa possível, de métodos de avaliação tais como questionários, exames físicos diversos, radiografia do tórax e eletrocardiograma, quanto se fizerem necessários. Questionários enfocando sintomas, e antecedentes cardiovasculares devem ser realizados em todo indivíduo aparentemente saudável que inicie um programa de atividades físicas, seja adulto ou criança .
Pacientes sem fatores de risco, importante segmento da população portadora de cardiomiopatia hipertrófica, costumam apresentar evolução favorável e melhor prognóstico e não necessitam habitualmente medidas terapêuticas mais agressivas. Nesses casos, as atividades recreacionais e laborais exigem mínima restrição, embora seja indicado o afastamento da prática de modalidades desportivas de caráter intensivo ou competitivo. (Maron BJ, McKenna WJ, Danielson G, et al).
Conclusão
Conclui-se que a estratificação de risco para morte súbita apresenta vital importância na cardiomiopatia hipertrófica, por constituir esta a principal forma de óbito numa doença, que acomete, entre outros, jovens e atletas e vítima não raro indivíduos assintomáticos sem diagnóstico prévio.
O substrato molecular heterogêneo associado à grande diversidade fenotípica limita a aplicação sistemática do diagnóstico laboratorial genético, com vistas à identificação de mutações malignas. A marcada variação clínica e a complexidade dos mecanismos determinantes de morte súbita dificultam a individualização de preditores de risco. Embora, o conhecimento a respeito tenha evoluído substancialmente desde a descrição inicial da doença, considera-se ainda não ser possível a identificação de todos os pacientes suscetíveis.
Os preditores mostram-se úteis, pois a instituição de medidas terapêuticas efetivas favorece a evolução clínica e o prognóstico.
Referencias Bibliográficas
1.AlberthCM,Mittelman MA, Chae CU, Lee Im, Hennekens CH, MansonJE. Triggering of sudden death from cardiac causes by vigorous exertion. N Engl J med.
2.Arthur C. Guyton e John E. Hall . Tratado de fisiologia médica
2.Aubrey de Sélincourt & A.R.Burn: Herodotus - as história. Pinguim Clássico, 1954, 1972
3.Chagas C 1912. O mal de Chagas. Soc Med Cir São Paulo 3: 34-66.
Clark DW, MacMahon B. Preventive Medicine. Boston: Little, Brown and Company; 1967.
4. FARINATTI, Paulo de Tarso Veras; ASSIS, Bruno F. estudo da freqüência cardíaca, pressão arterial e duplo-produto em exercícios contra-resistência e aeróbio contínuo. Revista brasileira de atividade física e saúde Vol. 5 Nº 2, 2000.
5. FARINATTI, Paulo de Tarso Veras; LEITE, Tiago Costa; estudo da freqüência cardíaca, pressão arterial e duplo-produto em exercícios resistidos diversos para grupamentos musculares semelhantes. Revista brasileira de fisiologia do exercício Vol. 2 Nº 1 2003.
6. Ghorayeb N. Estratificação de risco para morte subita em atletas. In: Cruz Fº
FES, Maia IG(eds.) Morte subita no novo milenio, Rio de Janeiro: Revinter, 2003.p.107-18.
7. Katcher MS; Salem DN;WangPJ,Estes NAM. Mechanisms of sudden cardiac death in the athlete. In: Estes NAM, SalemDN, WangPJ(eds.) Sudden cardiac death in the athlete. Armonk, NY: Futura Publishing Co.Inc., 1998
8.Leavell HR. Planejamento para a Saúde Comunitária. In: Leavell HR, Clark EG. Medicina Preventiva. São Paulo: MacGraw-Hill do Brasil; 1976. p-666-677.
9. Levine BD. Exercise physiology for the clinician. In : Thompson PD (ed). Exercise and sports cardiology. Framington, Connecticut:Mac Graw-Hill Co. Inc., 2001. p. 3-29
10. Luna AB. Muerte súbita cardíaca. I congresso virtual de cardiologia.Conferencias de Miembros del Comitê de Honor 2003. Disponível em URL; http://pcvc.sminter.com.ar/virtual/cvirtesp/cientesp/chesp/chc5703c/cbayes.htm [2004/09/23]
11. Maron BJ, et al. Causes of sudden death in competitive athletes.J.Am Coll Cardiol 1986;7:204-14.
12.Morley D. Pediatria no mundo em desenvolvimento: prioridades. São Paulo: Edições Paulinas; 1980.
13. Myerburg RJ, Castellanos A. Cardiacarrestand sudden cardiac death. In: Braunwald E (ed.) Heart disease: a t Maron BJ, et al. extbook of cardiovascular medicine.6th ed.philadelphia:WB Saunders Co., 2001.p.890-931
14.NAVA,Gustavo Pineda ; muerte subita en el atleta . http:/www.efdeportes.com/revista digital – Buenos Aires – ano 10- nr 70- marzo de 2004 Data de Publicação :23/04/2004
15. PIMENTA, João; Valente, Ney. Identificação dos Pacientes sob Risco de Morte Súbita - Rev Soc Cardiol Estado de São Paulo; Vol 14, Nº 2, Mar/Abr 2004.
16.POLITO, Marcos Doederlein; SIMÃO, Roberto; SENNA, Gilmar Weber; FARINATTI, Paulo de Tarso Veras. Efeito hipotensivo do exercício de força realizado em intensidades diferentes e mesmo volume de trabalho. Revista brasileira de medicina do esporte Vol. 9 Nº 2, 2003.
17. Sadaniantz A, et al. The problem of sudden death in athletes as illustrated by case studies. Sports Med 1990;9:199-204.
18. Sérgio Timerman e col - Essência do Suporte Avançado de Vida em Cardiologia IN Fernando S Cruz Filho, Ivan G. Maia - Morte Súbita no Novo Milênio. Revinter - 2003 ; Cap 27 - 344~45.
19. Taylor AJ, Roban KM, Virmani R. Sudden cardiac death associated with isolated congenital corona Maron BJ, et al ry artery anomalies. JAAC 1992;20:640-7.
20. Thompson PD, et al. Incidence of death during jogging in Rhode Island from 1975 through 1980. JAMA 1982;247:2535-8.
21. Van Camp SP, Bloor CM, Mueller FO, et al. Nontraumatic sports death in high school and college athletes. Med Sci Sports Exerc 1995;27(5):641-7
22. Williams RA. The Historical background of sudden cardiac death in the athletes, In; Williams Ra, (ed) The athlete and heart disease: diagnosis, evaluation and management. Philadelphia: Lippincot Williams e Wilkins, 1999.